نوروپاتی: درکی جامع از آسیبهای عصبی
در این نوشتار سعی کرده ام شما را با بیماریهای عصبها بصورت کلی آشنا کنم. اگر با علم تجربی آشنایی زیادی ندارید یا این نوشتار قدری برای شما دشوار است پیشنهاد می کنم که قبل از آن مطلب دیگری که به زبان ساده تر نوشته ام را در همین وبسایت ببینید:
بیماریهای عصبها به زبان ساده
مقدمه
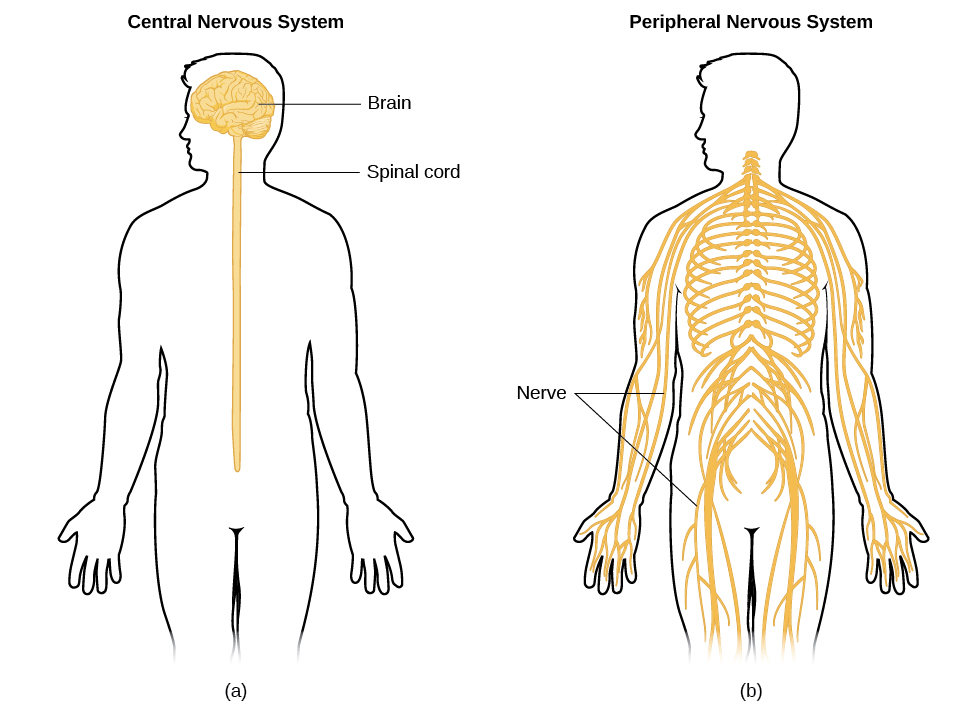
دستگاه عصبی بدن انسان، شبکهای پیچیده و حیاتی است که مسئول کنترل و هماهنگی تمامی عملکردهای جسمی و ذهنی ماست. این شبکه از دو بخش اصلی تشکیل شده است: دستگاه عصبی مرکزی (شامل مغز و نخاع) و دستگاه عصبی محیطی (شامل اعصابی که از مغز و نخاع خارج شده و به اندامها، عضلات و پوست میرسند). تصویر (a) سیتم عصبی مرکزی را نشان می دهد و تصویر (b) سیستم عصبی محیطی. البته اعصاب کرانیال(عصبهایی که از مغز خارج می شوند مثل عصب صورت) قسمتی از سیستم عصبی مرکزی هستند که در تصویر نشان داده نشده اند.
نوروپاتی به هرگونه آسیب یا بیماری اطلاق میشود که بر اعصاب تأثیر بگذارد. این وضعیت میتواند باعث اختلال در انتقال پیامهای عصبی شود و منجر به طیف وسیعی از علائم گردد. نوروپاتیها، به ویژه نوروپاتی محیطی، شیوع قابل توجهی در جوامع مختلف دارند و کیفیت زندگی میلیونها نفر را تحت تأثیر قرار میدهند. درک صحیح این بیماریها برای تشخیص زودهنگام، مدیریت موثر و بهبود پیامدها ضروری است.
نووپاتی چیست؟
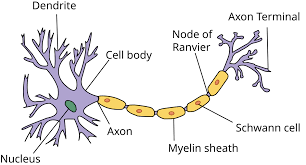
نوروپاتی به معنای کلی، به اختلال عملکرد یک یا چند عصب اشاره دارد. این آسیب میتواند بخشهای مختلفی از عصب را تحت تأثیر قرار دهد، از جمله غلاف میلین (پوشش محافظ اطراف عصب) یا آکسون (بخش اصلی انتقالدهنده پیام عصبی). بسته به محل و نوع آسیب، علائم و شدت بیماری متفاوت خواهد بود.
نوروپاتیها بیماریهای شایعی هستند. به عنوان مثال، نوروپاتی محیطی در افراد مسن، به ویژه بالای ۶۰ سال، از شیوع بالایی برخوردار است. نوروپاتی دیابتی نیز به عنوان شایعترین عارضه مزمن دیابت، میلیونها نفر را در سراسر جهان تحت تأثیر قرار داده است. گستردگی این بیماریها، اهمیت افزایش آگاهی عمومی و تخصصی درباره آنها را بیش از پیش نمایان میسازد.
تفاوت نوروپاتی محیطی و مرکزی
برای درک بهتر نوروپاتیها، تمایز قائل شدن بین نوروپاتی محیطی و مرکزی حائز اهمیت است:
نوروپاتی محیطی: به آسیب دیدن اعصاب خارج از مغز و نخاع اطلاق میشود. این اعصاب مسئول انتقال اطلاعات از مغز و نخاع به سایر نقاط بدن، مانند بازوها، پاها، اندامهای داخلی و پوست هستند. بیشتر موارد نوروپاتی که عموم مردم با آن آشنا هستند، از نوع محیطی است.
نوروپاتی مرکزی: به آسیب دیدن اعصاب در مغز یا نخاع اشاره دارد. این نوع نوروپاتی معمولاً به دلیل بیماریهایی مانند مولتیپل اسکلروزیس (MS)، سکته مغزی یا آسیبهای نخاعی رخ میدهد. دقت کنید که ام اس یا سکته مغزی یا آسیب نخاعی نوروپاتی نیستند اما اگر باعث آسیب به عصبها در شوند(در واقع قسمتی از ریشه عصب که هنوز سیستم عصبی مرکزی را ترک نکرده است) می توانند باعث نوروپاتی شوند.
طبقهبندی نوروپاتیها
نوروپاتیها را میتوان بر اساس معیارهای مختلفی طبقهبندی کرد که به درک بهتر ماهیت و علت آنها کمک میکند:
بر اساس فیبرهای درگیر
نوروپاتی حسی: این نوع بر اعصاب حسی تأثیر میگذارد که مسئول انتقال اطلاعات از پوست و سایر اندامها به مغز هستند. علائم شامل بیحسی، گزگز، سوزش، درد و از دست دادن حس دما یا ارتعاش است.
نوروپاتی حرکتی: این نوع اعصاب حرکتی را درگیر میکند که وظیفه کنترل حرکت عضلات را بر عهده دارند. علائم شامل ضعف عضلانی، گرفتگی عضلات، آتروفی (تحلیل رفتن عضلات) و فلج است.
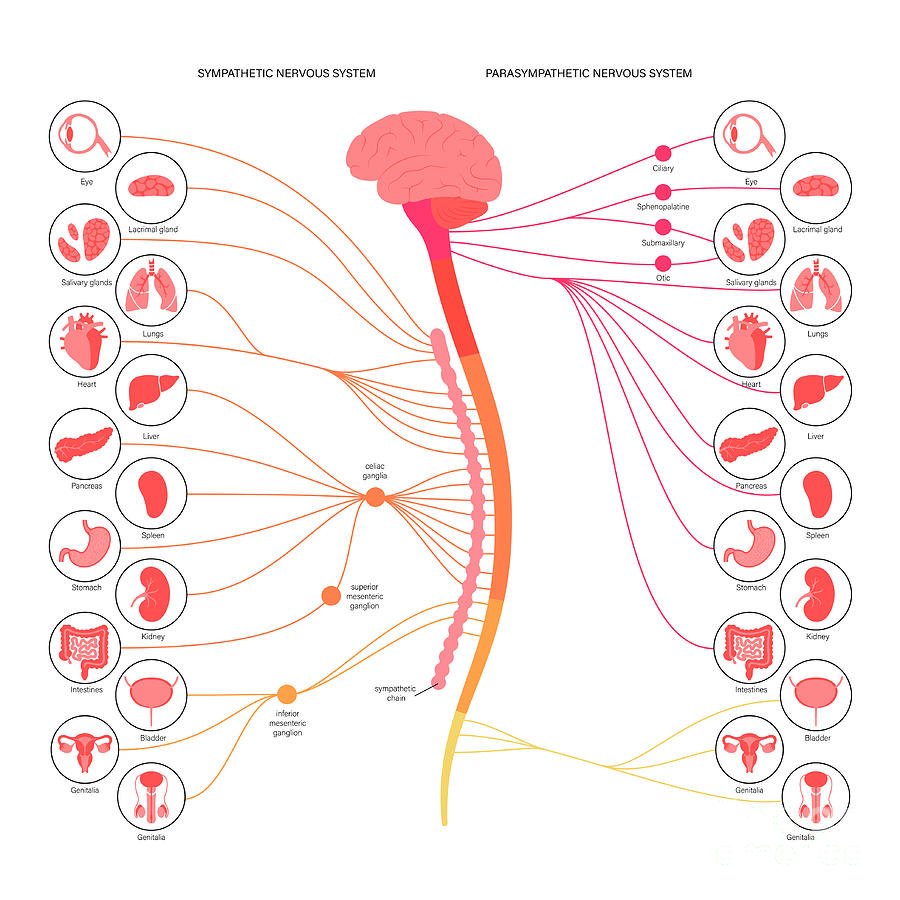
نوروپاتی اتونوم (خودمختار): این نوع بر اعصاب اتونوم تأثیر میگذارد که عملکردهای غیرارادی بدن مانند ضربان قلب، فشار خون، گوارش، تعریق و کنترل مثانه را تنظیم میکنند. علائم میتوانند شامل سرگیجه هنگام ایستادن (افت فشار خون وضعیتی)، مشکلات گوارشی، اختلال عملکرد مثانه، تعریق غیرعادی و مشکلات جنسی باشند.
بر اساس نوع الیاف آسیبدیده
نوروپاتی دمیلینهکننده: در این نوع، غلاف میلین (پوشش چربی اطراف عصب که به سرعت انتقال پیامهای عصبی کمک میکند) آسیب میبیند. این آسیب باعث کند شدن یا قطع انتقال پیامهای عصبی میشود، اما آکسون معمولاً دستنخورده باقی میماند. نمونه بارز آن سندرم گیلن-باره است.
نوروپاتی آکسونال: در این نوع، خود آکسون (بخش اصلی انتقالدهنده پیام) آسیب میبیند. این وضعیت معمولاً جدیتر است و ترمیم آن دشوارتر است. نوروپاتی دیابتی اغلب از نوع آکسونال است.
بر اساس علل
نوروپاتیها علل بسیار متنوعی دارند که برخی از شایعترین آنها عبارتند از:
دیابتی: شایعترین علت نوروپاتی است. قند خون بالا به مرور زمان به اعصاب آسیب میرساند.
ارثی: برخی نوروپاتیها ژنتیکی هستند، مانند بیماری شارکو-ماری-توت (CMT).
دارویی: برخی داروها، به ویژه داروهای شیمیدرمانی، میتوانند به عنوان عارضه جانبی باعث نوروپاتی شوند.
التهابی/خودایمنی: بیماریهایی مانند سندرم گیلن-باره، نوروپاتی مزمن التهابی دمیلینهکننده (CIDP) و لوپوس میتوانند باعث التهاب و آسیب به اعصاب شوند.
سمی: قرار گرفتن در معرض سموم صنعتی، فلزات سنگین (مانند سرب و جیوه) و الکل میتواند به اعصاب آسیب برساند.
تغذیهای: کمبود ویتامینها، به ویژه ویتامینهای گروه B (مانند B12، B1 و B6)، میتواند منجر به نوروپاتی شود.
عفونی: عفونتهایی مانند HIV، بیماری لایم، تبخال زوستر (زونا) و هپاتیت C میتوانند اعصاب را درگیر کنند.
فشاری/تروماتیک: فشار مداوم بر یک عصب (مانند سندرم تونل کارپال) یا آسیب فیزیکی مستقیم میتواند باعث نوروپاتی شود.
بیماریهای سیستمیک: بیماریهای کلیوی، کبدی، کمکاری تیروئید و سرطان نیز میتوانند نوروپاتی ایجاد کنند.
مکانیسم پاتوفیزیولوژیک نوروپاتیها
در سطح سلولی، آسیب به اعصاب میتواند به چندین شکل رخ دهد:
آسیبهای آکسونی: در این حالت، آکسون که مسئول انتقال پیامهای الکتریکی است، مستقیم آسیب میبیند. این امر منجر به اختلال در هدایت پیامهای عصبی و در نهایت ضعف یا از دست دادن حس میشود.
آسیبهای دمیلینهکننده: در این حالت، غلاف میلین که آکسون را عایقبندی میکند، دچار تخریب میشود. این تخریب باعث کند شدن یا بلوکه شدن انتقال پیامهای عصبی میشود، حتی اگر خود آکسون سالم باشد. بیماریهایی مانند سندرم گیلن-باره و CIDP نمونههایی از نوروپاتیهای دمیلینهکننده هستند.
علاوه بر این، مکانیسمهای دیگری نیز در پاتوفیزیولوژی نوروپاتیها نقش دارند:
التهاب: واکنشهای التهابی میتوانند به طور مستقیم به اعصاب آسیب رسانده یا باعث تخریب میلین شوند.
ایسکمی: کاهش جریان خون به اعصاب (به دلیل تنگ شدن عروق خونی کوچک که اعصاب را تغذیه میکنند) میتواند منجر به کمبود اکسیژن و مواد مغذی و در نتیجه آسیب عصبی شود. این مکانیسم در نوروپاتی دیابتی شایع است.
سموم و اختلالات متابولیک: مواد سمی (مانند الکل یا داروهای خاص) و اختلالات متابولیک (مانند قند خون بالا در دیابت یا کمبود ویتامینها) میتوانند به طور مستقیم به سلولهای عصبی آسیب برسانند.
علائم و نشانههای بالینی نوروپاتی ها
علائم نوروپاتی بسیار متغیر بوده و بستگی به نوع اعصاب درگیر (حسی، حرکتی، اتونوم) و شدت آسیب دارد.
علائم شایع
بیحسی و گزگز (پارستزی): اغلب به صورت احساس سوزن سوزن شدن، خواب رفتگی یا از دست دادن حس در اندامها، به ویژه دستها و پاها.
درد نوروپاتیک: دردی با ویژگیهای خاص مانند سوزش، تیر کشیدن، شوک الکتریکی، یا درد کوبنده که میتواند شدید و مزمن باشد.
ضعف عضلانی: کاهش قدرت در عضلات، دشواری در حرکت دادن اندامها، افتادن پا یا دست.
عدم تعادل و ناهماهنگی: به دلیل از دست دادن حس عمقی (حس موقعیت بدن در فضا) یا ضعف عضلانی.
اختلال در عملکرد اتونوم: این علائم شامل سرگیجه هنگام ایستادن، مشکلات گوارشی (یبوست یا اسهال)، مشکلات مثانه (بیاختیاری یا احتباس ادرار)، تعریق غیرطبیعی، و اختلال عملکرد جنسی.
الگوهای شایع
الگوی دستکش و جوراب: شایعترین الگوی نوروپاتی محیطی است که ابتدا دستها و پاها را درگیر میکند و به تدریج به سمت بالا پیشرفت میکند. این الگو به ویژه در نوروپاتی دیابتی دیده میشود.
مونونوروپاتی: آسیب به یک عصب خاص، مانند سندرم تونل کارپال (فشار بر عصب میانی در مچ دست) یا فلج بل (آسیب به عصب صورت).
پلینوروپاتی: آسیب همزمان به چندین عصب در نقاط مختلف بدن، که اغلب به صورت قرینه (در هر دو طرف بدن) و از دورترین نقاط اندامها (دست و پا) شروع میشود.
روشهای تشخیصی نوروپاتی ها
تشخیص نوروپاتی نیازمند یک رویکرد جامع شامل شرح حال دقیق، معاینه فیزیکی و آزمایشهای پاراکلینیکی است:
شرح حال و معاینه بالینی
پزشک سوالاتی در مورد علائم، زمان شروع، شدت، سابقه پزشکی، بیماریهای زمینهای و مصرف داروها میپرسد. معاینه بالینی شامل بررسی رفلکسها، قدرت عضلانی، حس (درد، دما، لمس، ارتعاش) و تعادل است.
نوار عصب و عضله (EMG/NCS)
این دو آزمایش که معمولاً با هم انجام میشوند، از ابزارهای اصلی در تشخیص نوروپاتی هستند:
مطالعات هدایت عصبی (NCS): سرعت و قدرت انتقال پیامهای الکتریکی در اعصاب را اندازهگیری میکند. این آزمایش میتواند نشان دهد که آیا مشکل در غلاف میلین (دمیلیناسیون) است یا خود آکسون.
الکترومیوگرافی (EMG): فعالیت الکتریکی عضلات را در حالت استراحت و هنگام انقباض بررسی میکند. این آزمایش میتواند نشان دهد که آیا ضعف عضلانی ناشی از آسیب عصبی است یا مشکل خود عضله.
آزمایشهای خونی
این آزمایشها برای یافتن علت زمینهای نوروپاتی انجام میشوند و ممکن است شامل موارد زیر باشند:
بررسی سطح قند خون (برای تشخیص دیابت)
بررسی ویتامین B12 و سایر ویتامینها
آزمایشهای عملکرد کلیه و کبد
بررسی بیماریهای خودایمنی (مانند ANA، RF)
غربالگری برای عفونتها (مانند HIV، هپاتیت)
بررسی سطح هورمونهای تیروئید
بیوپسی عصب
در موارد خاص و پیچیده، ممکن است نمونه کوچکی از عصب (معمولاً از ساق پا) برداشته شده و زیر میکروسکوپ بررسی شود تا نوع آسیب عصبی و علت آن مشخص گردد.
تصویربرداری
تصویربرداری (مانند MRI) معمولاً در تشخیص نوروپاتیهای محیطی به جز در موارد خاص مانند نوروپاتیهای فشاری (برای بررسی محل فشار بر عصب) یا در صورت شک به درگیری اعصاب مرکزی مفید نیست.
درمانها نوروپاتی ها
درمان نوروپاتیها اغلب یک رویکرد چندوجهی است که شامل درمان علت زمینهای، کنترل علائم و توانبخشی میشود.
درمان علت زمینهای
مهمترین گام در مدیریت نوروپاتی، شناسایی و درمان علت اصلی آن است:
کنترل قند خون: در نوروپاتی دیابتی، حفظ سطح قند خون در محدوده طبیعی برای جلوگیری از پیشرفت آسیب عصبی حیاتی است.
جایگزینی ویتامینها: در صورت کمبود ویتامین B12، تزریق یا مکملهای خوراکی ضروری است.
کنترل بیماریهای خودایمنی: داروهای سرکوبکننده سیستم ایمنی یا ایمونوگلوبولین وریدی (IVIG) در برخی نوروپاتیهای التهابی و خودایمنی مؤثر هستند.
حذف سموم/داروها: قطع مصرف داروهای عامل نوروپاتی یا اجتناب از مواجهه با سموم.
جراحی: در موارد نوروپاتی فشاری مانند سندرم تونل کارپال، ممکن است جراحی برای رفع فشار از عصب لازم باشد.
داروهای کنترل درد نوروپاتیک
درد نوروپاتیک معمولاً به داروهای مسکن معمولی پاسخ نمیدهد و نیاز به داروهای خاص دارد:
داروهای ضد تشنج: مانند گاباپنتین (Neurontin) و پرهگابالین (Lyrica) که با تغییر نحوه انتقال پیامهای درد در سیستم عصبی عمل میکنند.
داروهای ضد افسردگی خاص: مانند دولوکستین (Cymbalta) و آمیتریپتیلین که نه تنها به کنترل درد کمک میکنند بلکه میتوانند در مدیریت افسردگی مرتبط با درد مزمن نیز موثر باشند.
کرمهای موضعی: مانند کپسایسین یا لیدوکائین برای تسکین درد موضعی.
درمانهای غیردارویی و توانبخشی
فیزیوتراپی: برای بهبود قدرت عضلانی، دامنه حرکت، تعادل و هماهنگی.
کاردرمانی: برای کمک به بیماران در انجام فعالیتهای روزمره زندگی با وجود محدودیتهای حرکتی یا حسی.
تحریک الکتریکی عصب از طریق پوست (TENS): روشی غیرتهاجمی که با استفاده از جریان الکتریکی ملایم به کاهش درد کمک میکند.
تغییر سبک زندگی: شامل ورزش منظم، رژیم غذایی سالم و ترک سیگار.
نوروپاتیهای قابل برگشت
برخی از نوروپاتیها، به ویژه آنهایی که ناشی از کمبود ویتامین B12، اختلالات متابولیک کنترلنشده، یا مصرف برخی داروها هستند، در صورت تشخیص زودهنگام و درمان مناسب علت زمینهای، میتوانند به طور کامل یا جزئی بهبود یابند. با این حال، بسیاری از نوروپاتیها مزمن و پیشرونده هستند و هدف درمان، کنترل علائم و جلوگیری از پیشرفت بیماری است.
پیشگیری و حمایت از بیمار
شیوه زندگی و تغذیه
کنترل بیماریهای زمینهای: مدیریت دقیق دیابت، فشار خون بالا و بیماریهای کلیوی برای جلوگیری از بروز یا پیشرفت نوروپاتی ضروری است.
رژیم غذایی سالم: مصرف یک رژیم غذایی متعادل و غنی از ویتامینها و مواد معدنی برای حفظ سلامت اعصاب حیاتی است.
ورزش منظم: فعالیت بدنی به بهبود جریان خون و سلامت کلی اعصاب کمک میکند.
اجتناب از سموم: دوری از الکل، سیگار و سایر سمومی که میتوانند به اعصاب آسیب برسانند.
مراقبت از پا در بیماران دیابتی
نوروپاتی دیابتی میتواند منجر به از دست دادن حس در پاها شود، که خطر زخم، عفونت و حتی قطع عضو را افزایش میدهد. بنابراین، مراقبت دقیق از پاها شامل معاینه روزانه، شستشو و خشک کردن مناسب، استفاده از کفشهای راحت و مناسب، و ویزیتهای منظم پزشک برای بیماران دیابتی حیاتی است.
آموزش به بیمار و حمایت روانی
آگاهی بیمار از بیماری خود، علائم آن و راههای مدیریت آن بسیار مهم است. گروههای حمایتی و مشاوره روانشناختی میتوانند به بیماران در مقابله با درد مزمن و محدودیتهای ناشی از نوروپاتی کمک کنند و کیفیت زندگی آنها را بهبود بخشند.
جمعبندی نهایی
نوروپاتیها طیف وسیعی از بیماریها را شامل میشوند که به آسیب اعصاب منجر میگردند و میتوانند علائم گوناگونی از بیحسی و درد گرفته تا ضعف عضلانی و اختلال در عملکردهای حیاتی بدن را ایجاد کنند. این وضعیت، چه از نوع محیطی و چه مرکزی، میتواند به طور قابل توجهی بر کیفیت زندگی فرد تأثیر بگذارد. با توجه به شیوع قابل توجه نوروپاتیها در جمعیت عمومی، تشخیص زودهنگام و درمان مناسب از اهمیت ویژهای برخوردار است. آگاهی از علائم هشداردهنده، مراجعه به پزشک در زمان مناسب و پیگیری درمانهای توصیه شده، به همراه تغییرات سبک زندگی سالم، میتواند به مدیریت موثر بیماری و کاهش عوارض آن کمک شایانی نماید.
منابع:
Harrison's Principles of Internal Medicine. (Latest Edition). McGraw Hill.
Bradley's Neurology in Clinical Practice. (Latest Edition). Elsevier.
Adams and Victor's Principles of Neurology. (Latest Edition). McGraw Hill.
UpToDate. (Continually updated online medical resource).
Nature Reviews Neurology. (Peer-reviewed journal).
The Lancet Neurology. (Peer-reviewed journal).
Journal of the Peripheral Nervous System. (Peer-reviewed journal).
Neurology. (Peer-reviewed journal of the American Academy of Neurology).